*仅供医学专业人士阅读参考期配宝
实战演练!
撰稿:王大宝
在心血管领域,随机对照试验(RCT)长期处于临床研究设计的核心地位,其终点选择、效应指标设定及统计模型运用直接影响试验质量与结果解读。在中国卒中学会第十一届学术年会暨天坛脑血管病会议2025(CSA&TISC 2025),首都医科大学附属北京天坛医院谷鸿秋教授通过多个真实研究案例,深入剖析在实际操作中如何根据数据特性与研究目标,动态调整分析策略,确保研究结论的科学性与可解释性。
一、疾病RCT设计中的实践案例分析
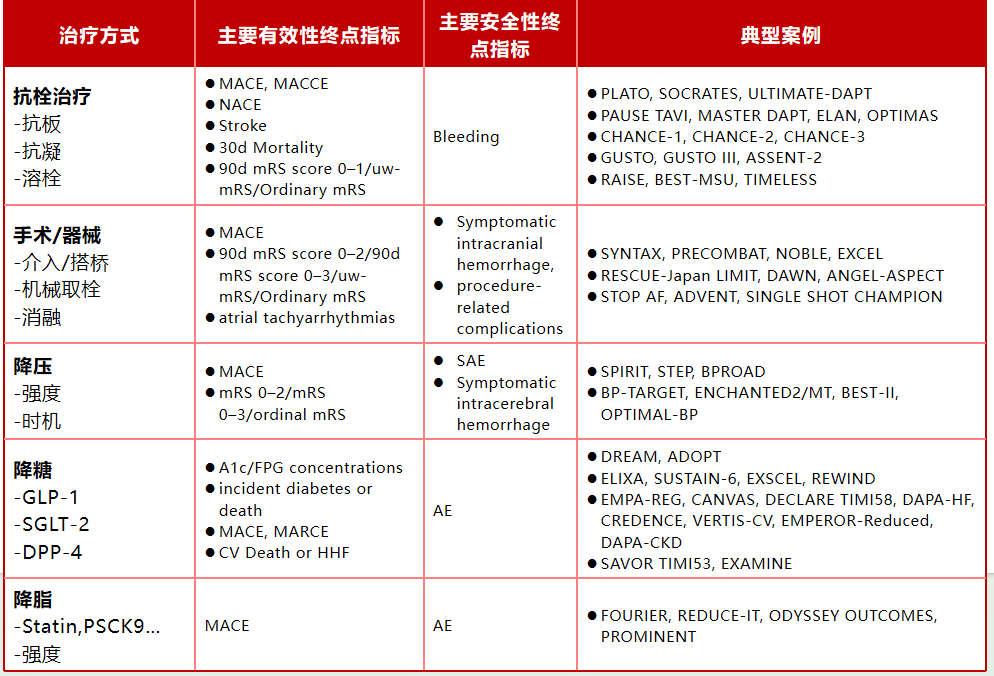
根据不同疾病谱与干预策略,终点选择也应有所差异在实际的心血管临床研究中,终点指标的界定及其标准化始终是研究设计的核心议题。
近年来,各大学会陆续发布了关于终点评价的指南,旨在推动终点定义的统一与可判读性提升。例如,在出血终点的评估方面,过去常使用GUSTO或ISTH标准,而后由学术联盟提出并逐步推广使用BARC标准,使出血定义趋于一致。在脑卒中、等特定疾病领域,也分别提出了关注“复发”、“住院”等事件收集与定义方式的建议,推动了指标标准化的实践进程。
尽管如此,目前这些指南更多聚焦于单一终点事件的判读规范,对于“在特定研究中如何合理选择主要终点、安全性终点”,尚缺乏具体指导。这也导致即便在同一疾病领域,不同研究对复合终点的定义方式存在较大差异。例如,常用的三点主要心血管不良事件(MACE)包括心肌梗死、缺血性卒中与心源性死亡,而四点或五点MACE则可能进一步纳入不稳定型心绞痛、心衰住院等事件。此类复合终点的具体构成,往往受到研究疾病谱、干预方式及伦理可行性等多重因素影响。因此,在设计终点时应谨慎权衡疾病特征与研究目标。
在不同干预方式下,终点指标的设定逻辑亦有所不同。以抗栓治疗为例,主要关注心血管事件[如MACE、主要心脑血管不良事件(MACCE)]作为有效性终点,而以出血事件(如BARC分级标准)作为安全性终点。在PLATO等经典研究中,复合终点使用尤为广泛。在卒中研究中,二级预防的试验多采用单一终点“卒中复发”,较少纳入心梗或心源性死亡等事件。这一选择与卒中患者普遍为轻型卒中、心血管病风险较低有关。早在2000年左右,NEJM曾指出卒中二级预防研究应聚焦于单一脑卒中事件作为主要终点,而非复合终点。
在溶栓类研究中,神经功能量表(如改良Rankin评分,mRS)被广泛用作有效性终点。mRS既可以作为有序分类变量,也可按连续变量或二分类方式进行分析。不同溶栓研究对mRS的使用方式存在差异,统计处理方法亦需相应调整。对于介入与器械治疗类研究,无论是冠脉介入[(PCI)、冠状动脉旁路移植术(CABG)]还是脑血管取栓,其终点设定与干预手段高度相关。心脏类研究常以MACE为主要终点,而脑血管介入则更侧重于功能评分(如mRS)。房颤相关器械干预中还需关注卒中复发率及围手术期并发症。
在降压、降糖和降脂等慢病干预研究中,也多采用MACE类终点。部分研究会结合特定人群特征,如在心衰人群中增加“心衰住院”作为终点变量。不过,近期有学者主张在特定人群中,应重新关注血糖指标本身(如HbA1c)作为主要有效性终点,逐步回归干预本源。
谷鸿秋教授此处特别指出,当研究中未观察到明显的特异性不良反应时,其主要安全性终点往往采用不良事件汇总(AE/SAE)形式表达。这种方式在非事件驱动研究、慢病干预或初步探索性研究中尤为常见。
表1 心血管临床试验的分类及终点指标
1.1 终点指标的选择通用建议
结合实践与谷鸿秋教授经验,终点指标的选择应遵循一定的通用原则与实际逻辑:
★优先选择硬终点作为主要终点,特别是三期临床试验,早期研究(如Ⅱ期),可考虑使用软终点(生物标志物、影像指标)
★主要有效性终点:疾病人群(P)& 干预(I)的特性对应;主要安全性终点:和干预特性对应,如无特异性,通常用 SAE 或 AE。
★ 对于低事件率的情况,可考虑复合终点如MACE、NACE、主要肾脏心血管不良事件(MARCE),但须将其成分作为次要终点报告
★ 所有终点须预设、明确、统一的定义、测量方式和方法,并写入研究方案或SAP(统计分析计划)
★ 主要终点应由终点事件委员会盲法判读
1.2 抗栓药物临床试验终点及设计
随后谷鸿秋教授以不同研究类型中的终点设置为案例进行解析。在抗栓药物的临床试验中期配宝,终点设计通常涉及有效性与安全性的双重考量。以MACE为代表的复合终点,广泛用于评价有效性;而出血事件则是最常见的安全性终点。
1.2.1 PLATO 与 TWILIGHT:有效性与安全性假设的进化
在经典的PLATO研究中,研究对象为急性冠脉综合征患者,主要有效性终点设定为MACE,用以比较替格瑞洛与氯吡格雷的疗效。该研究中的安全性终点——出血事件,并未预设明确的统计假设,主要用于描述性分析。
而在后续的TWILIGHT研究中,设计策略显著提升:MACE仍作为主要有效性终点,但以非劣效假设为检验目标;而安全性终点——出血事件,则首次引入优效假设(superiority)进行检验。该研究强化了对安全性的量化判断标准,这代表研究者不仅关注替代治疗能否维持疗效(non-inferiority),也尝试论证其在出血安全性方面的显著优势。这种双重假设设定一方面保障疗效不低于标准方案,另一方面力求在安全性上获得更优结果。
1.2.2 EPIC-CAD 与 MASTER DAPT:复合终点与层级结构分析
除了将有效性与安全性终点分别设置与分析之外,近年的临床研究中,也有不少采用复合终点(如NACE)——将疗效终点与安全终点合并为一个复合事件指标,用以整体评估治疗方案的临床获益。例如,EPIC-CAD研究将MACE与出血并列纳入复合终点,采用优效假设进行统计学检验。这种双重评估方式在出血风险与抗栓效益之间建立了平衡标准。
谷鸿秋教授指出,这类设计的优势在于能够同时评估干预的综合临床价值,但也存在明显局限——研究者难以判定复合终点的差异究竟源于疗效改善还是安全性提升。换言之,当复合终点达成优势结果时,仍需进一步拆解具体是哪一类事件驱动整体效应。
为解决这一问题,MASTER DAPT研究则进一步引入层次终点设计(hierarchical endpoint)。研究设定了如下多层目标,在统计分析上分出顺序和优先级:
★ NACE(MACE + clinically relevant bleeding):非劣效假设
★ MACE(单独):非劣效假设
★出血事件:优效假设
谷鸿秋教授强调,对于抗栓药物研究,复合终点可以更全面评估临床效益,但需借助“层级终点”设计来明确哪部分成分驱动了结果差异,从而提升终点评估的可解释性和可信度。
二、效应指标及统计分析
2.1 从“结局类型”到“统计分析”并非一步到位
传统观念认为只要确定了结局类型(如计量、二分类、生存资料),就自然对应了某种统计模型(如线性回归、Logistic回归、Cox回归等),谷鸿秋教授以实战为例,指出,这样的路径忽略了关键的逻辑转换环节——效应指标的确定,其本质决定了统计方法的选择。
2.2 案例分析:效应指标影响统计模型选择
为更直观理解在不同研究场景中如何根据效应指标选择恰当的统计模型,表2展示了三个典型的临床研究案例。在案例讲解之后,谷洪秋教授进一步给出了一个系统性的统计方法总览图(图1),对常用结局类型、效应指标与对应统计模型之间的匹配关系进行了梳理。
表2 不同研究场景中效应指标与统计模型的选择案例
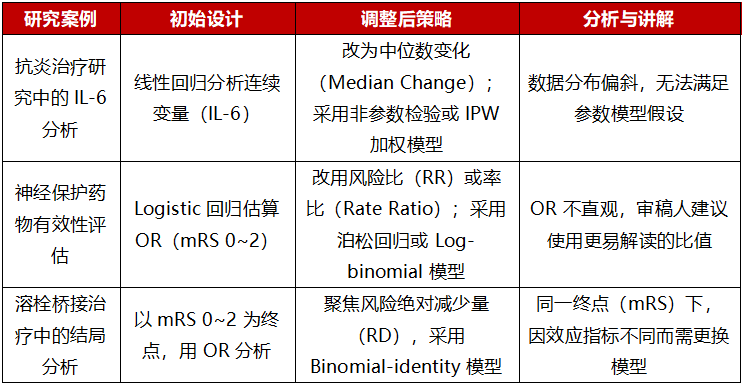
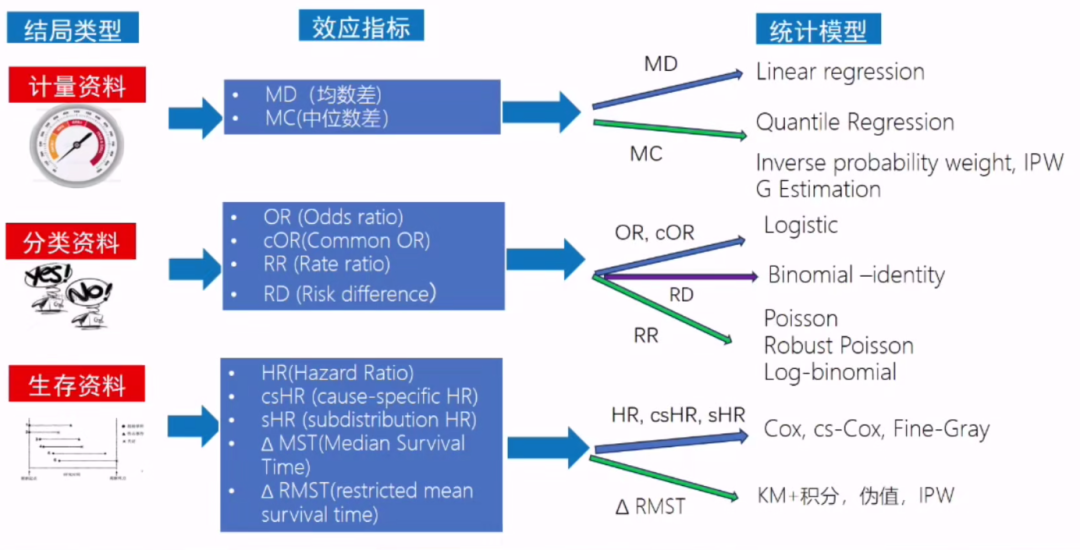
图1 常用效应评估统计方法总览图
(源自谷鸿秋教授讲课PPT)
2.3通用化模型与新兴方法的应用
谷鸿秋教授讲解,在面对多个复合终点或复杂排序结构时,可使用Win Ratio法进行评估。该方法由Finkelstein和Schoenfeld提出,适用于多类型结局组合排序,常用于心衰、感染等研究中,其特点包括:
·优先比较“死亡/重病”再比较“住院/改善”等次级结局
·支持有层次的pairwise比较
·可使用非参数检验或广义秩和检验
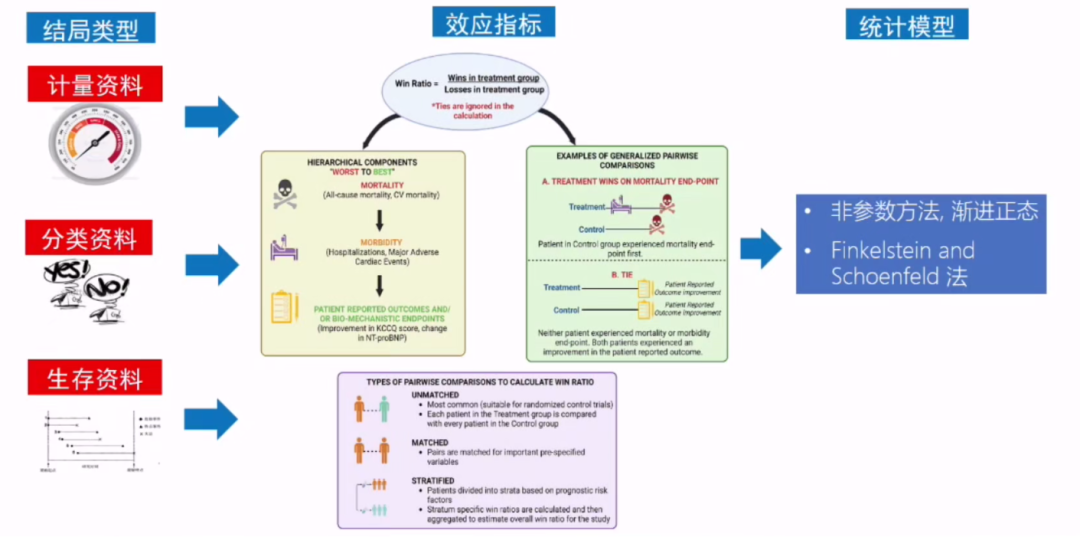
图2 新型的结局评估方法:Win Ratio法为代表的秩统计方法
(源自谷鸿秋教授讲课PPT)
2.4统计分析中其他需预设的复杂情形
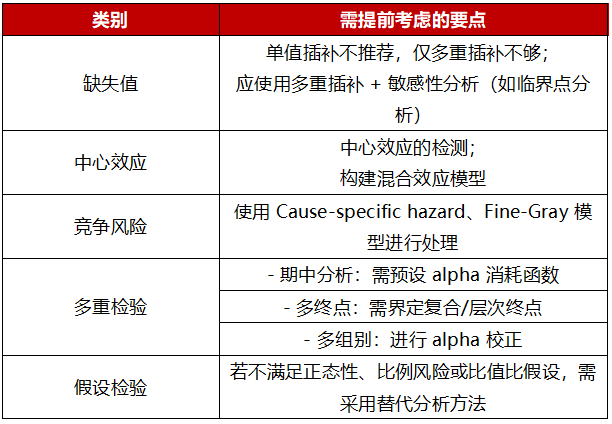
谷鸿秋教授还强调了统计分析方案中需预留的一些特殊情境处理,如下表所示:
表3 其他需要考虑的点
三、总结与建议
最后,谷鸿秋教授总结了统计分析流程的三个关键步骤:
①定终点
根据疾病特性和干预机制设定主要和次要终点
明确是否包含安全性终点(如出血、AE等)
②选效应指标
结合研究目标与读者理解力,确定相对效应指标(如OR、RR、HR)或绝对效应指标(如 RD、ΔRMST)
③选统计模型
根据数据分布与研究假设,选择参数模型(如Cox 回归)或非参数方法(如 Win Ratio、IPW 等)。
从上述谷鸿秋教授演讲内容可以看出,心血管疾病的复杂性决定了其临床研究设计必须兼顾科学性、可行性与统计效力。终点指标作为研究的灵魂,既承载了干预效果的评估目标,也决定了数据的解释方向与未来指南的制定基础。仅有扎实的研究设计远远不够,还需临床专家与统计学者通力协作,才能真正实现从问题提出到结论可信的完整闭环。希望本次内容整理,能为心血管临床研究的同行提供更加实操、系统的思路与工具启发!
责任编辑:梦琳
*\"医学界\"力求所发表内容专业、可靠,但不对内容的准确性做出承诺;请相关各方在采用或以此作为决策依据时另行核查。
力创配资提示:文章来自网络,不代表本站观点。